Apendicitis aguda: revisión
Mengíbar Cabrerizo P
Médico Interno Residente de Medicina Familiar y Comunitaria. Centro de Salud El Valle (Jaén), Servicio Andaluz de Salud
Recibido el 24-03-2025; aceptado para publicación el 03-04-2025.La apendicitis aguda (AA) es una inflamación del apéndice cecal, generalmente provocada por la obstrucción de su luz y exacerbada por la flora bacteriana del colon. Este artículo revisa los aspectos anatómicos, epidemiológicos y etiopatogénicos de esta enfermedad, destacando su alta incidencia como causa de abdomen agudo y las complejidades asociadas a su diagnóstico y manejo, especialmente en poblaciones vulnerables.
PUNTOS CLAVE
- Ante todo dolor en fosa ilíaca derecha, se debe realizar un diagnóstico diferencial que incluya la sospecha de apendicitis aguda.
- La apendicitis aguda representa la causa más común de abdomen agudo (incidencia de 1 caso por cada mil personas).
- La quinta parte de los casos se presentan como apendicitis perforada, habitualmente con fiebre elevada (>38,5ºC).
- Los síntomas de más utilidad clínica para confirmar la apendicitis aguda son el dolor en fosa ilíaca derecha y su migración característica (cronología de Murphy).
- La sintomatología clásica aparece solo en el 50% de los casos, en el resto se aprecian síntomas atípicos relacionados con la localización del apéndice.
- Los signos clínicos más útiles para confirmar una apendicitis aguda son la defensa involuntaria y el signo del psoas.
- La ecografía es una herramienta diagnóstica muy útil en Atención Primaria por su alta especificidad y coste-eficacia.
- Las escalas o score nos pueden servir para seleccionar a los pacientes con mayor probabilidad de padecer una apendicitis aguda.
DEFINICIÓN
La apendicitis aguda se caracteriza por la inflamación del apéndice vermiforme, habitualmente secundaria a la obstrucción luminal por fecalitos, hiperplasia linfoide, infecciones, parásitos o neoplasias. Este evento desencadena una respuesta inflamatoria que puede complicarse por trombosis vascular, necrosis tisular y perforación. El apéndice, histológicamente diferente al ciego por la presencia de linfocitos B y T en la mucosa y submucosa de su lámina propia, desempeña un papel inmunológico en la producción de IgA (1). Sin embargo, este tejido linfoide se atrofia con la edad (2).
ANATOMÍA DEL APÉNDICE VERMIFORME
El apéndice es un órgano tubular de 6 a 10 cm de longitud, implantado en el ciego, a 2-3 cm por debajo de la unión ileocecal. Está en relación a nivel anterior con la pared abdominal y el músculo iliopsoas y plexo lumbar a nivel posterior (3,4). Aunque la base de implantación del apéndice es constante, su posición es variable debido a factores embriológicos que determinan su relación con las estructuras adyacentes, existiendo algunas anomalías a tener en cuenta para el diagnóstico (5):
- Retrocecal (25%) (6): puede ser fijo por adherencias peritoneales detrás del ciego o libre (fijado detrás de un ciego flotante o de un colon ascendente libre).
- Pélvica (5%): el apéndice es largo como un meso estirado sumergido en la cavidad pélvica y en relación con vejiga, recto, útero, ovarios y ligamento ancho.
- Mesocelíaca (1%): orientado hacia dentro, pasa por detrás de la última asa de intestino delgado hacia posterior del mesenterio.
- En forma de embudo: anomalía banal, pero no rara, con una base de implantación en el polo inferior del ciego.
EPIDEMIOLOGÍA
La apendicitis aguda es la causa más común de abdomen agudo, con una incidencia estimada de 100 casos por cada 100.000 habitantes (7). Es más frecuente entre la segunda y tercera década de vida, con una relación hombre: mujer de 1.3:1. (7,8) En un 20% de los casos, se presenta como apendicitis perforada, lo que incrementa significativamente la morbimortalidad, especialmente en pacientes mayores de 75 años, pudiendo alcanzar un 11% de mortalidad en la población mayor de 85 años (10). Como dato en nuestro país, en un estudio observacional realizado en la Comunidad Valenciana durante 10 años (1998-2007), de los 42.742 casos de apendicitis estudiados durante este período se contabilizaron 171 muertes (0.38%), concluyendo que la mortalidad está relacionada con la edad y la presencia de apendicitis perforada (10).
ETIOPATOGENIA Y FACTORES DE RIESGO
La causa de la apendicitis aún no se conoce por completo. El origen de la apendicitis aguda es multifactorial, destacando como factores de riesgo la dieta baja en fibra (11,12), la edad, el sexo (mayor incidencia en varones jóvenes), grupos sociales y raza (13). La apendicitis es más común en países desarrollados donde existe un consumo de comida precocinada y dieta pobre en fibra. La patogénesis se centra en la obstrucción luminal del apéndice que puede ser secundaria a fecalitos, hiperplasia linfoide, infecciones, parásitos o tumores (4,14), aunque no siempre se puede identificar la causa (4, 14). Esta obstrucción genera un aumento de la presión intraluminal e intramural, favorece la progresión de la inflamación y puede provocar trombosis e isquemia de pequeños vasos, necrosis de la pared y perforación por sobrecrecimiento bacteriano. En condiciones normales, el apéndice es reservorio de Escherichia coli y Bacteroides spp. (15, 16). El mecanismo de obstrucción varía según la edad. En pacientes jóvenes predomina la hiperplasia linfoide secundaria a infecciones y la formación de fecalitos. En pacientes mayores está en relación con fibrosis, procesos neoplásicos o fecalitos (17).
ANATOMÍA PATOLÓGICA
La evolución de la apendicitis aguda puede clasificarse en cinco estadios según los hallazgos histopatológicos, reflejando la progresión del daño inflamatorio y sus complicaciones. Estos grados se describen a continuación (4, 18, 19, 20):
- Grado 0 o Apendicitis Blanca (11%): en este estadío inicial, no se identifican cambios histopatológicos relevantes en el apéndice, aunque pueden presentarse síntomas clínicos inespecíficos.
- Grado I o Apendicitis Catarral (33%): caracterizado por edema local y aumento de la presión intraluminal. Este grado representa la fase inicial de inflamación, con mínima afectación estructural.
- Grado II o Apendicitis Flegmonosa (26%): se observa ulceración de la mucosa apendicular e invasión bacteriana de la pared del apéndice, con inflamación más extensa y significativa.
- Grado III o Apendicitis Gangrenosa (15%): en esta fase avanzada, la necrosis isquémica afecta la totalidad de la pared del apéndice, asociada con la formación de un absceso localizado.
- Grado IV o Apendicitis Perforada (15%): etapa terminal caracterizada por perforación apendicular, distensión significativa, formación de abscesos locales y peritonitis, frecuentemente con afectación del ciego adyacente.
Esta clasificación refleja la progresión de la apendicitis desde las fases iniciales hasta las complicaciones más severas, facilitando el entendimiento de su manejo clínico y quirúrgico.
SÍNTOMAS Y SIGNOS DIAGNÓSTICOS
- Anamnesis y síntomas
La presentación clásica de apendicitis se suele iniciar con un dolor en epigastrio o periumbilical persistente y desagradable de 12 a 24 horas de evolución, que corresponde con la obstrucción de la luz apendicular. Este dolor inicial posteriormente migra hacia fosa iliaca derecha (figura 1), como signo de irritación peritoneal, acompañado de anorexia, náuseas y vómitos de origen reflejo y contenido alimenticio o bilioso. A esta secuencia se le conoce como cronología Murphy y los síntomas como triada de Murphy (21, 22, 23). Esta cronología solo se presenta en el 50% de los casos (21, 22, 23, 24). La fiebre, en caso de estar presente, suele ser inferior a 38˚C y si la temperatura es superior, deberá sospecharse una apendicitis complicada. La asociación de fiebre y leucocitosis además de los síntomas descritos anteriormente se conoce como pentada de Murphy (23).
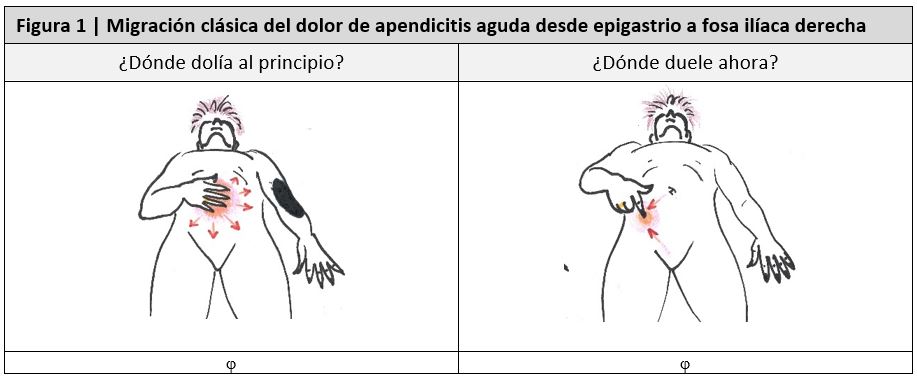
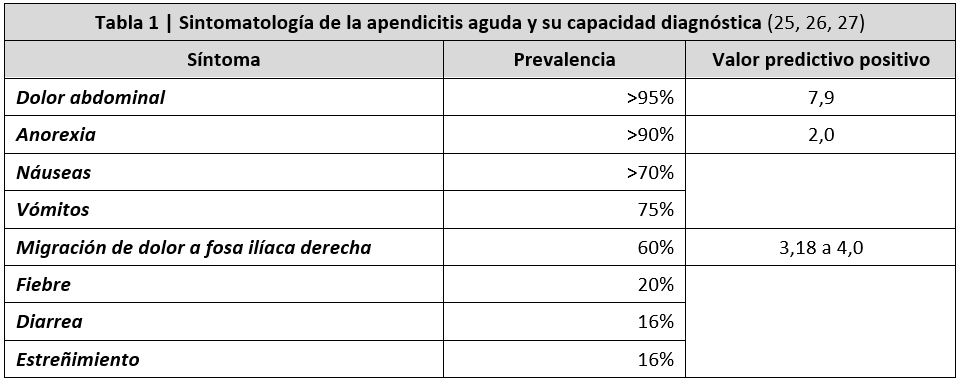
Los síntomas más frecuentes y su valor predictivo se muestran en la tabla 1 (25,26, 27), dependiendo en gran medida de la disposición del apéndice. En la apendicitis retrocecal, la clínica puede asociar dolor lumbar, urgencia miccional, tenesmo vesical y diarrea. En la apendicitis pélvica el paciente puede describir un dolor a nivel suprapúbico asociado a disuria, polaquiuria y tenesmo vesical por la cercanía del apéndice con la vejiga.
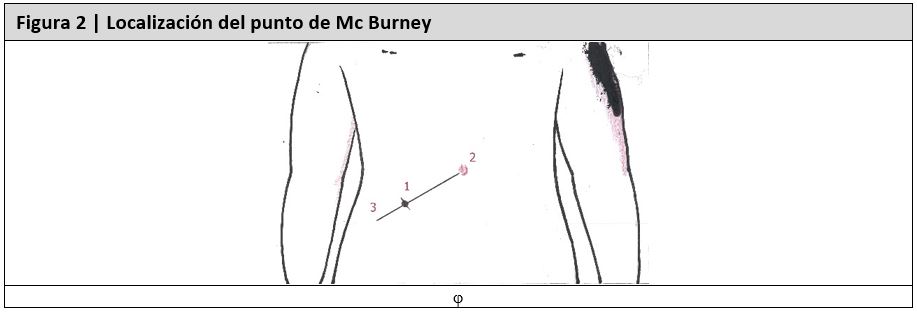
Existen otras asociaciones de síntomas que pueden alertarnos sobre la presencia de apendicitis aguda, la triada de Cope descrita como la asociación de dolor abdominal, vómitos alimenticios y febrícula aparece en el 75% de los pacientes (24). La triada de Dieulafoy compuesta por hiperestesia cutánea, contracción muscular refleja en fosa ilíaca derecha y dolor en punto de Mc Burney (figura 2), si se asocia a la triada de Murphy son altamente sugestivas de apendicitis aguda (15,28).
- Exploración física
No suele existir una alteración de los signos vitales, con excepción de la temperatura, con un estado general habitualmente bueno, aunque puede deteriorarse en fases avanzadas. El paciente puede adoptar una posición antiálgica en decúbito supino con los muslos flexionados a medida que avanza el cuadro y el dolor migra a fosa ilíaca derecha (28), ya que la inmovilidad permite evitar la irritación peritoneal causada por el movimiento. La exploración física abdominal se debe iniciar por la zona menos dolorosa. Las principales maniobras y su valor predictivo se muestran en la tabla 2. La alteración de los ruidos intestinales no se relaciona con exclusión ni diagnóstico del cuadro (29). Puede haber variaciones en los signos, en edades extremas de la vida (lactantes, niños y ancianos) el dolor puede no estar localizado, que sea mínimo o inexistente (25).

- Pruebas complementarias
El diagnóstico de sospecha de apendicitis aguda se basa en la historia clínica y el examen físico, siendo necesarias las pruebas de laboratorio y de imagen para su confirmación (30).
- Análisis de sangre: el hemograma puede mostrar un recuento leucocitario elevado en con desviación a la izquierda, aportando un valor predictivo positivo de 2,47 para elevaciones >10.000/mm3 y de 3,47 si es >15.000/mm3 (30). El aumento de la proteína C reactiva ofrece un valor predictivo positivo de 1,97 para valores >10mg/L, y de 2,39 para valores >2,39 mg/L (31). La PCR y la leucocitosis deben considerarse en conjunto con la valoración clínica y nunca como factor único diagnóstico (21,32). Es necesario solicitar una coagulación, que puede estar alterada en caso de apendicitis aguda complicada, y una prueba de embarazo en mujeres en edad fértil.
- Radiografía de abdomen: no se considera una prueba sistemática. La imagen de un apendicolito (masa nodular con una densidad similar a la del calcio sobre fosa ilíaca derecha) es un hallazgo patognomónico, pero solo presente en el 5-8% de los casos. Otros signos radiológicos son la mala definición de la línea grasa del músculo psoas del lado derecho o el íleo reflejo (33).
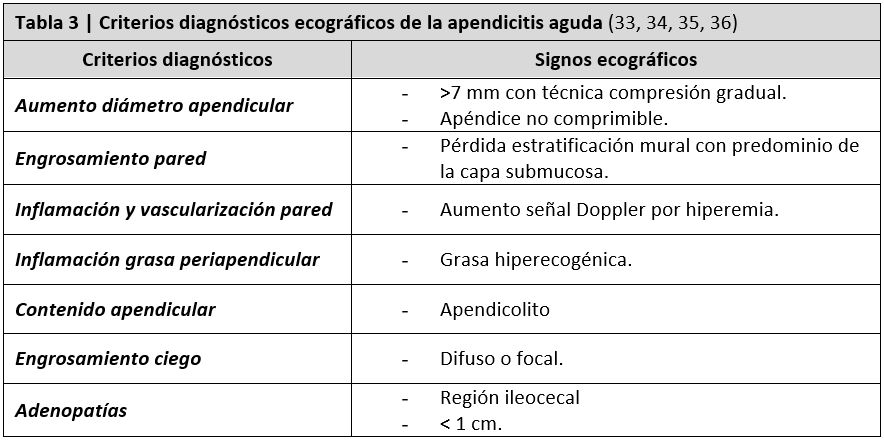
- Ecografía de abdomen: es muy útil para el diagnóstico de apendicitis aguda, con una sensibilidad del 59-96% y una especificidad del 83-98%. Los principales hallazgos ecográficos de la apendicitis aguda se muestran en la tabla 3 (33, 34, 35, 36). El dolor en el punto de McBurney ecográfico tiene un valor predictivo positivo de 12 (15 en niños) (31).
- Otras pruebas de imagen se reservan para casos complicados o perfiles determinados de pacientes. Así, la TC abdomen se reserva para pacientes obesos y de edad avanzada y en casos de sospecha de apendicitis complicada con plastrón o absceso apendicular. Por su parte, la RMI de abdomen y pelvis se realiza en mujeres embarazadas en la que la ecografía abdominal no ha podido confirmar el diagnóstico de apendicitis aguda.
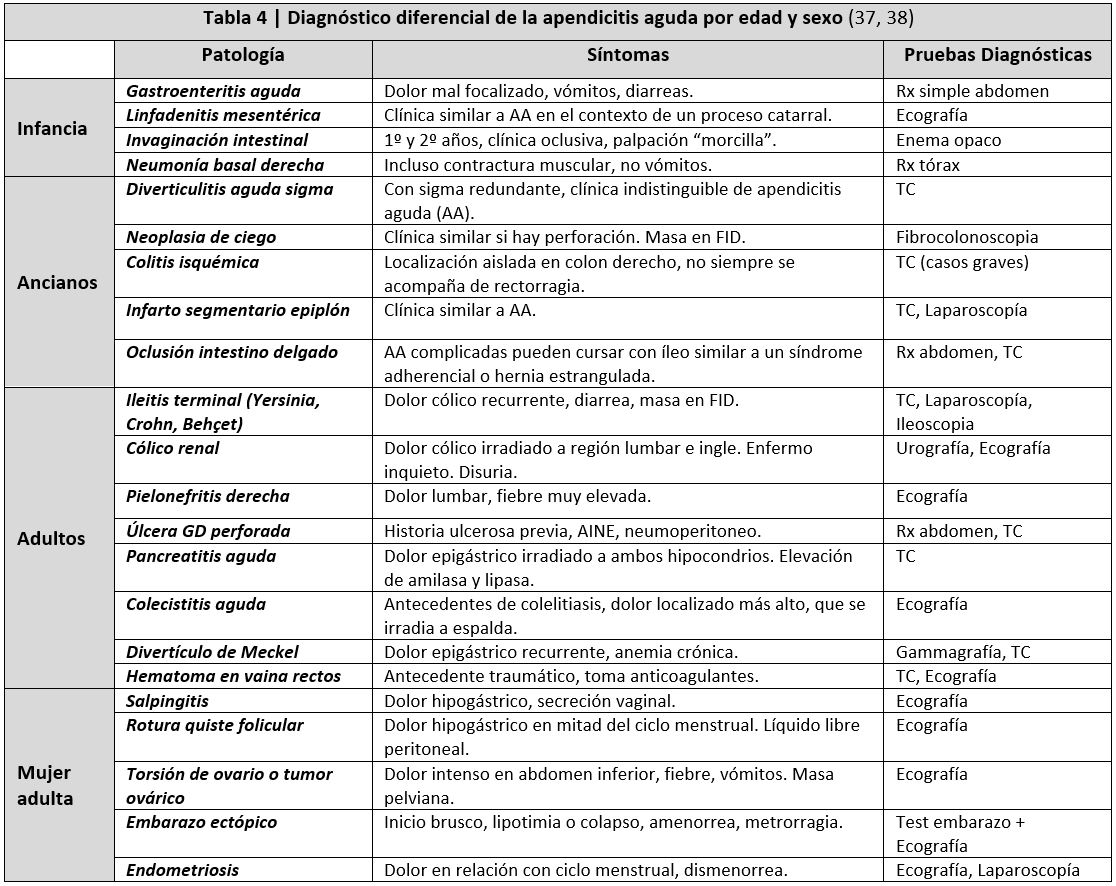
La tabla 4 muestra el diagnóstico diferencial de dolor en fosa ilíaca derecha según edad y sexo (37, 38). Durante el proceso diagnóstico es importante detectar la presencia de peritonitis (VPP 3,6 par defensa abdominal; 2,4 en la sensibilidad a la percusión ligera, y 2 para el signo de Bloomberg) y la obstrucción intestinal (VPP 18,8 para peristaltismo visible; 9,6 para abdomen distendido y 5 si hay sonidos intestinales hiperactivos).
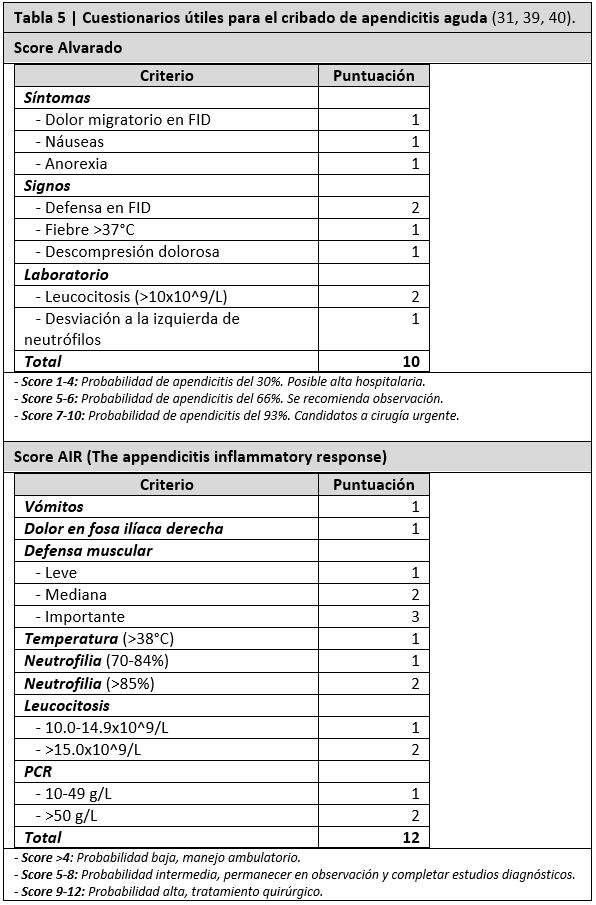
CRIBADOS MEDIANTE TABLAS DE PUNTUACIÓN
Existen modelos de score clásicos, que son herramientas simples y fáciles de aplicar para estratificar el riesgo de apendicitis aguda en pacientes que presentan dolor abdominal. Son sistemas objetivos que utilizan variables subjetivas con alta capacidad diagnóstica, asignando una puntación a cada variable. En función de su puntuación se recomiendan distintas actitudes. Los cribados más usados son el test de Alvarado y el Score AIR (tabla 5) (39, 40). Una puntuación en el test de Alvarado ≥7 ofrece un valor predictivo positivo de 3,1, mientras que si el valor es ≤4, el valor predictivo negativo es de 0,1 (31).
COMPLICACIONES Y TRATAMIENTO
Un diagnóstico tardío de la apendicitis aguda puede dar lugar a la aparición de complicaciones (30). Las principales complicaciones pueden ser:
- Locales: perforación, peritonitis localizada, plastrón apendicular, absceso.
- Generales: sepsis, shock.
- A distancia: flebitis, embolia pulmonar, absceso hepático, absceso subfrénico.
El tratamiento de la apendicitis aguda es quirúrgico (41, 42, 43): la apendicetomía consiste en la resección quirúrgica del apéndice, que puede ser mediante abordaje laparoscópico, la técnica ideal para muchos cirujanos; sin embargo, la modalidad abierta siempre será una elección cuando no se tengan las condiciones y los medios para realizar abordajes laparoscópicos. La apendicetomía debería ir precedida de la administración de antibióticos vía intravenosa.
Bibliografía
- Mulholland MW, Lillemoe KD, Doherty GM, Maier RV, Simeone DM, Upchurch GR. Greenfield’s Surgery: Scientific Principles & Practice. Lippincott Williams & Wilkins; 2012. 4760 p.
- Kumar V, Abbas AK, Fausto N, Robbins SL, Cotran RS, MD Consult LLC. Robbins and Cotran pathologic basis of disease. Philadelphia: Elsevier Saunders; 2005. Disponible en: http://home.mdconsult.com/das/book/41697506-2/view/1249
- Cilindro de Souza S, Matos Rodrigues da Costa SR, Silva de Souza IG. Vermiform appendix: positions and length–a study of 377 cases and literature review. J Coloproctol (Rio J). 2015; 35: p. 212-216.
- Hernández-Cortez J, De León-Rendón JL, Martínez-Luna MS, Guzmán-Ortiz JD, Palomeque-López A, Cruz-López N, José-Ramírez H. Apendicitis aguda: revisión de la literatura. Cirujano General. 2019; 41: 33-38. medigraphic.com/cirujanogeneral
- Marrie A, Chirurgie de l’appendice iléo-caecal. Techniques chirurgicales. Appareil digestif. 1991; 40-500.
- Williamson WA, Bush RD, Williams LF. Retrocecal apendicitis. Am J.Surg. 1981; 141: 507-509.
- Ferris M, Quan S, Kaplan BS, Molodecky N, Ball CG, Chernoff GW, et al. The Global Incidence of Appendicitis: A Systematic Review of Population-based Studies. Ann Surg. 2017; 266(2): 237-41.
- Golz RA, Flum DR, Sanchez SE, Liu X, Donovan C, Drake FT. Geographic Association Between Incidence of Acute Appendicitis and Socioeconomic Status. JAMA Surg. 2020; 155(4): 330-338.
- Gómez López JR. Valor predictivo de las escalas diagnósticas en el abdomen agudo de fosa iliaca derecha en un hospital de nivel I [internet]. 2019. Disponible en: https://uvadoc.uva.es/handle/10324/38453
- Andreu-Ballester JC, González-Sánchez A, Ballester F, Almela Quilia A, Cano-Cano MJ, Millan-Sheiding M, Ruiz del Castillo J. Epidemiology of Appendectomy and Appendicitis in the Valencian Community. Dig Surg. 2009; 406-412.
- Burkitt DP. The aethiology of apendicitis. Br J Surg. 1971; 58: 696-699.
- Arnbjornsson E. Acute apendicitis and dietary fiber. Arch Surg. 1983; 118: 868-870.
- Ohmann C, Franke C, Kraemer M, Yang O. Status report on epidemiology of acute appendicitis. 2002; 73(8): 769-776.
- Arnbjörnsson E, Bengmark S. Obstruction of the appendix lumen in relation to pathogenesis of acute appendicitis. Acta Chir Scand. 1983; 149(8):789-791.
- Aguilar Salinas P, Domínguez Garibaldi FJ. Apendicitis aguda en el adulto. Revista Universitaria de Ciencias de la Salud. 2012; (2): 21-28.
- Old JL, Dusing RW, Yap W, Dirks J. Imaging for suspected appendicitis. Am Fam Physician. 2005; 71(1): 71-78.
- Appendicitis at the Millennium | Radiology. Disponible en: https://pubs.rsna.org/doi/10.1148/radiology.215.2.r00ma24337?url_ver=Z39.88 2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
- Gomes CA, Sartelli M, Di Saverio S, Ansaloni L, Catena F, Coccolini F, et al. Acute appendicitis: proposal of a new comprehensive grading system based on clinical, imaging and laparoscopic findings. World J Emerg Surg WJES. 2015; 10: 60.
- Dubón Peniche MC, Ortiz Flores A, Dubón Peniche M del C, Ortiz Flores A. Apendicitis aguda, su diagnóstico y tratamiento. Rev Fac Med México. 2014; 57(4): 51-57.
- Guzmán-Valdivia Gómez G. Una clasificación útil en apendicitis aguda. Rev Gastroenterol Mex. 2003; 68: 261-265. Disponible en: https://www.revistagastroenterologiamexico.org/es-pdf-X037509060324308X
- Liang MK, Roland AE, Jaffe BM, Berger HD. El apéndice. En: Andersen D, Brunicardi F, Hunter J, Matthews J, Pollock R, T. Billiar T. Principios de Cirugía. México DF: MacGrawHill; 2015. p. 1241-1257.
- Maa JM, Kirkwood SK. El Apéndice. En: Townsed MC, Beauchamp D, Evers M, Mattox K. Sabiston Tratado de Cirugía. Barcelona: ElSeiver; 2013; p.1279-1291.
- Young P. La Apendicitis y su historia. Revista Médica de Chile. 2014; p. 667-672.
- Archundia GA, Fernandez OM. Abdomen Aguda y Apendicitis. En: Archundia A. Cirugía 2. México DF: McGrawHill; 2013. p. 199-205.
- Principios de medicina interna. Volumen 1 México DF: McGraw-Hill; 2018.
- Brunicardi FC, Anderson D, Billiar T. Schwartz, Principios de Cirugía. McGraw-Hill España; 2020.
- De Rungs Brown DR, Víctor Baldin A, Muñoz Hinojosa J, Valdés Castañeda A, Gómez Palacio M. Exploración física del abdomen agudo y sus principales signos como una práctica basada en la evidencia. Cirujano General. 2015; 37: 32-
- Cuervo LJ. Apendicitis Aguda. Revista Hospital Niños de Buenos Aires. 2014; 15-31
- Incidencia de Signos Apendiculares frecuentes y no frecuentes en la Apendicitis Aguda. Tesis de graduación presentada en el Instituto de Salud del estado México. 8-15.
- García Gutiérrez A, Pardo Gómez G. Enfermedades quirúrgicas del abdomen. La Habana: Editorial de Ciencias Médica, Ecimed; 2005; 8 (3).
- Menárguez Puche Apendicitis aguda. AMF. 2022;18(10):572-583.
- Beltrán M, Villar R, Tapia T. Score diagnóstico de Apendicitis: Estudio prospectivo, doble ciego, no aleatorio. Revista Chilena de Cirugía. 2004; p. 550-557.
- Arévalo O, Moreno M, Ulloa L. Apendicitis Aguda. Hallazgos radiológicos y enfoque actual de las imágenes diagnósticas. Revista Colombiana de Radiología. 2014; p. 3877-3888.
- Brown MA. Imaging acute appendicitis. En: Semin Ultrasound CT MR. 2008; p. 293-307.
- Kessler N, Cyteval C, Gallix B, Lesnikc A, Blayac PM, Pujol J, et al. Appendicitis: Evaluation of sensitivity, specifity and predictive values of US, Doppler US, and laboratoy finding. 2004; 230: 472-478.
- Lee MW, Kim YJ, Jeon HJ, Park SW, Jung SI, Yi JG. Sonography of acute right lower quadrant pain: Importance of increased intraabdominal fat echo. AJR Am J Roentgenol. 2009; 192: 174-179.
- Guirao Garriga X, Arias Díaz J. Infecciones quirúrgicas. Guía clínica de la Asociación Española de Cirujanos. Madrid: Aran Edi ciones SL. 2006; 211-224.
- Parrilla Paricio, P y Landa García JI. Cirugía AEC. Manual de la Asociación Española de Cirujanos. Madrid: Editorial Médica Panamericana SA; 2010. p. 469-474.
- Andersson M, Andersson RE. The appendicitis inflammatory response score: a tool for the diagnosis of acute appendicitis that outperforms the Alvarado score. World J Surg. 2008; 32(8): 1843-1849.
- Subotic AM, Sijacki AD,Dugalic VD, Antic AA,Vukovic GM, Vukovic VC, Glisic TM, Galun D. Evaluation of the Alvarado score in the diagnosis of acute appendicitis. Acta Chir Iugosl. 2008; 55(1): 55-61.
- Wei HB, Huang JL, Zheng ZH, Wei B,Zheng E, Qiu WS,Guo WP,Chen TF, Wang TB. Laparoscopic versus open appendectomy: a prospective randomized comparison. Surg Endosc. 2010; 24(2): 266-269.
- Cariati A,Brignole E, Tonelli E, Filippi M, Guasone F, De Negri A, Novello L, Risso C, Noceti A, Giberto M, Giua R. Lapaoscopic or open appendectomy. Critical review of the literature and personal expierence. G chir. 2001; 22(10): 353-357.
- Chen D,Shi H, Dong H, Liu K,Ding K. Gasless single-incision laparoscopic appendectomy. Surg Endosc. 2010.
