CronicAP: estudio piloto de la prevalencia de pacientes crónicos complejos en Atención Primaria
Pascual de la Pisa B1, Sevilla-Ramírez N2, Martínez-Granero M3, Márquez-Calzada C4, Martínez-Sarmiento AI3, García-Lozano MJ3
1Espedialista en MFyC. Unidad de Gestión Clínica de Camas, Distrito Sanitario Aljarafe-Sevilla Norte. Servicio Andaluz de Salud Departamento de Medicina Facultad de Medicina de Sevilla. España
2Especialista en MFyC. Distrito Sanitario de Atención Primaria Sevilla, Servicio Andaluz de Salud. España
3Especialista en MFyC. Unidad de Gestión Clínica de Camas, Distrito Sanitario Aljarafe-Sevilla Norte, Servicio Andaluz de Salud. España
4Enfermera. Distrito Sanitario de Atención Primaria Sevilla, Servicio Andaluz de Salud. España
Título: cronicAP: estudio piloto de la prevalencia de pacientes crónicos complejos en Atención Primaria.
Objetivo: estimar la prevalencia de paciente crónico complejo (PCC) en los sujetos de un cupo médico de Atención Primaria (AP) y analizar las características sociofamiliares, sociodemográficas, clínicas, funcionales, cognitivas, emocionales, calidad de vida (Qv) y uso de recursos sociosanitarios.
Diseño: descriptivo, transversal.
Emplazamiento: cupo médico de un centro de salud (CS).
Población y muestra: adultos con criterios de PCC según Proceso Asistencial integrado de atención al paciente pluripatológico (PPP) atendidos en consulta o domicilio. Muestra: 924 sujetos (intervalo de confianza del 95%; precisión 1%; prevalencia esperada 5%; 20% pérdidas). Muestreo consecutivo en agenda, dos días a la semana, los meses impares de 2018.
Mediciones: sociofamiliares, sociodemográficas, clínicas, funcionales, cognitivas, emocionales, Qv y uso de recursos sociosanitarios.
Resultados: la prevalencia de PCC estimada fue del 6,16% (n=57) (61,4% mujeres). La mediana de edad fue 77 años (RIC 21) sin diferencias por sexo. Las categorías E y A fueron las más frecuentes. La polimedicación fue el criterio de complejidad más frecuente (70,2%). La presencia de la categoría A y E mostraron asociación estadística con polimedicación y riesgo sociofamiliar (p<0,05). No se observaron diferencias estadísticamente significativas entre consumo de recursos sociosanitarios y las variables sexo, criterios PPP y complejidad, polifarmacia, dependencia o Qv.
Conclusiones: los hallazgos de este estudio piloto contribuyen a obtener mayor conocimiento sobre la prevalencia de PCC en la población atendida en AP, su perfil clínico y el consumo de recursos sanitarios.
Palabras clave: Múltiples condiciones crónicas; Atención Primaria de Salud, determinantes sociales de salud; recursos sanitarios.
Title: CronicAP: A pilot study of the prevalence of patients with complex chronic conditions in primary care.
Aim: To estimate the prevalence of patients with complex chronic conditions (CCC) in a primary care (PC) patient list, and to analyse the social and family context, the sociodemographic, clinical, functional, cognitive and emotional characteristics, the quality of life and the use of social and healthcare resources.
Design: A descriptive, cross-sectional study.
Setting: Patient list of a PC centre.
Population and sample: Adults meeting CCC criteria according to the Integrated Care Process for patients with multiple chronic conditions (PMC) seen at the practice or at home. Sample: A total of 924 individuals (95% confidence interval; 1% accuracy; 5% expected prevalence; 20% losses). Consecutive sampling in diary, two days a week, in the odd-numbered months of 2018.
Measurements: Social and family context, sociodemographic, clinical, functional, cognitive and emotional aspects, quality of life and the use of social and healthcare resources.
Results: The estimated prevalence of patients with CCC was 6.16% (n=57) (61.4% female). The median age was 77 years (IQR 21) with no differences by sex. Categories E and A were the most frequent. Polypharmacy was the most frequent criterion for complexity (70.2%). The presence of category A and E showed statistical association with polypharmacy and social and family risk (p<0.05). No statistically significant differences were observed between social and healthcare resource consumption and the variables of sex, PMC and complexity criteria, polypharmacy, dependency or quality of life.
Conclusions: The findings of this pilot study contribute to a better understanding of the prevalence of patients with CCC in the population seen in PC, its clinical profile and the consumption of healthcare resources.
Keywords: Multiple chronic conditions; Primary health care; Social determinants of health; Healthcare resources.
INTRODUCCIÓN
Tradicionalmente, el manejo y abordaje de las personas con problemas crónicos de salud ha sido desde la perspectiva de cada enfermedad. Sin embargo, en las últimas décadas se han ido incorporando conceptos como comorbilidad (1), multimorbilidad (2,3), pluripatología (4), “paciente crónico en situación de complejidad”, “paciente crónico complejo” (PCC) o “personas con necesidades complejas de salud” (5).
Es manifiesto el debate entre los distintos enfoques, siendo no excluyentes: aquellos basados en la suma de distintas enfermedades crónicas y por otra, la concreción de distintas condiciones crónicas de salud somáticas o no y de factores psicosociales que generan mayor complejidad (6). La complejidad clínica no es ninguna novedad en sí misma. La novedad radica en las predicciones epidemiológicas que anuncian una emergencia poblacional basada en el envejecimiento, la complejidad, la discapacidad, la dependencia y la interactividad asistencial (7).
En la Estrategia para el Abordaje de la Cronicidad en el Sistema Nacional de Salud se entiende por “paciente crónico complejo” aquel que presenta mayor complejidad en su manejo al presentar necesidades cambiantes que obligan a revalorizaciones continuas y hacen necesaria la utilización ordenada de diversos niveles asistenciales y en algunos casos, servicios sanitarios y sociales (8). No hay evidencia científica ni consenso profesional acerca de cuáles son los parámetros específicos que determinan la complejidad (9).
La magnitud del problema parece incierta, pues son escasas las publicaciones sobre la epidemiología de los pacientes crónicos complejos (PCC) en Atención Primaria (AP). La prevalencia publicada de este grupo de pacientes varía entre el 3,5 y 5% (10,11), resultado de estudios sobre base de datos poblacional.
El objetivo principal del presente trabajo fue estimar la prevalencia de paciente crónico complejo en las personas atendidas en un cupo médico de AP, así como, analizar las características sociofamiliares, sociodemográficas, clínicas, funcional, cognitiva, afectiva, calidad de vida y uso de recursos sanitarios.
MATERIAL Y MÉTODOS
Se trata de un estudio piloto, descriptivo, transversal llevado a cabo en un cupo médico del centro de salud (CS) de Camas en Sevilla. El diseño y análisis de los datos se realizó según la metodología STROBE (12). El estudio fue aprobado por el Comité de Ética de la Investigación Clínica del Hospital Universitario Virgen del Rocío de Sevilla.
Sujetos
La población diana estaba constituida por los sujetos adscritos al Sistema Sanitario Público de Andalucía mayores de 18 años adscritos a un cupo médico en el CS de Camas, en Sevilla, con criterios de PCC según el Proceso Asistencial Integrado Atención al paciente pluripatológico (PPP) (4): Cumplir una de las categorías de la definición de PPP (tabla 1) y al menos uno de los criterios de complejidad de entre los siguientes:
- Trastorno mental grave según Clasificación internacional de enfermedades 10a: F20.x, F21, F22, F24, F25, F28 y F29, F31.x, F32.3, F33 y F42.
- Polimedicación extrema: 10 o más principios activos de prescripción crónica.
- Riesgo sociofamiliar definido por una puntuación mayor o igual a 10 en la Escala de Gijón (EG) (13).
- Úlceras por presión en estadio II o superior (14).
- Delirium actual o episodios de delirium en ingresos hospitalarios previos.
- Desnutrición: índice de masa corporal (IMC) menor a 18,5 Kg/m2.
- Alimentación por sonda de prescripción crónica (3 o más meses).
- Dos o más ingresos hospitalarios en los 12 meses previos.
- Alcoholismo (15).
Tabla 1: Definición de paciente crónico complejo (4).
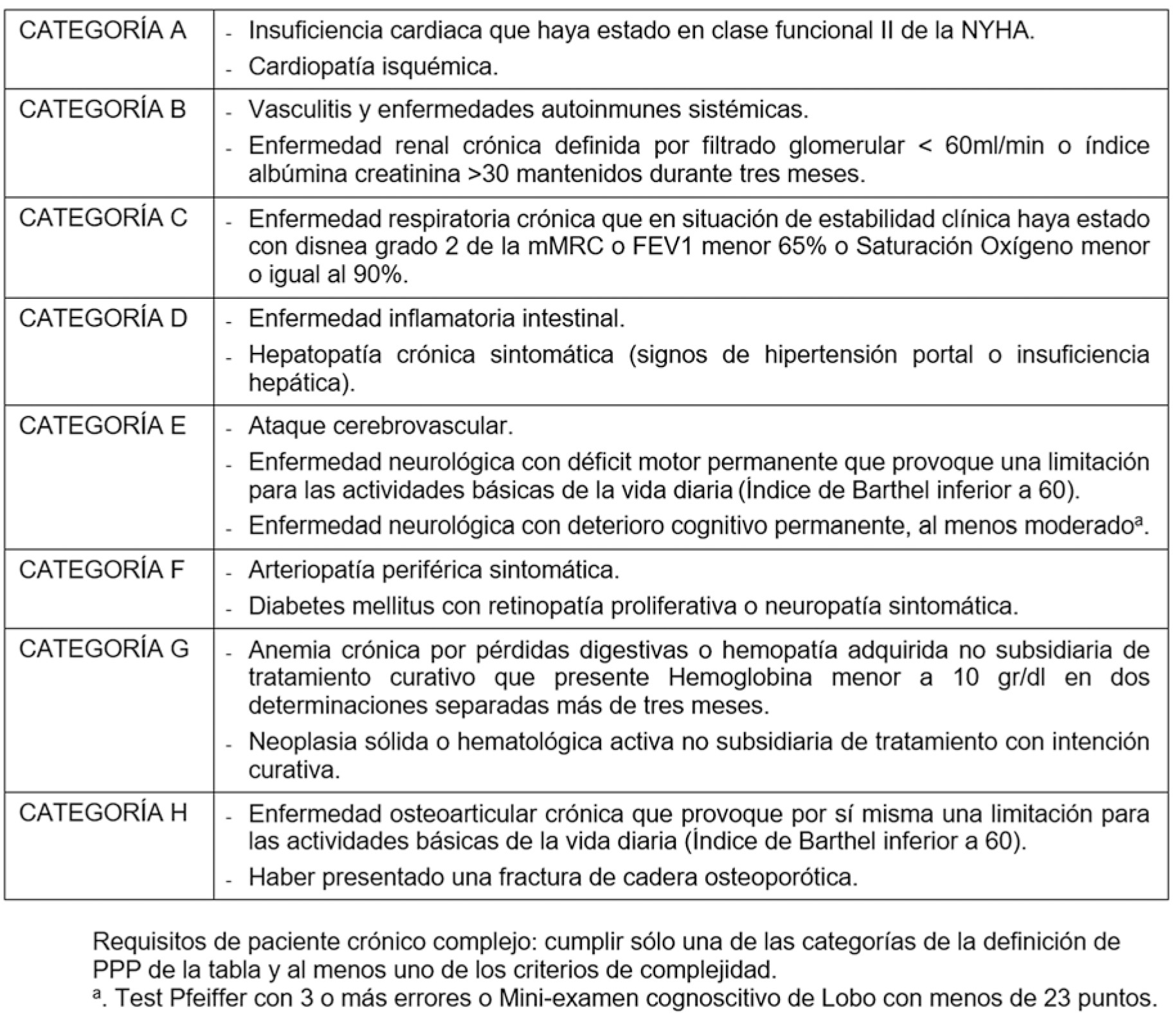
La población a estudio se definió según los siguientes criterios de selección:
- Inclusión: haber consultado a su médico, en el centro o en el domicilio, con registro de una hoja de seguimiento en la historia clínica digital en el año del estudio.
- Exclusión: Embarazo o lactancia materna; institucionalizados; pacientes en situación de últimos días y agonía; deterioro cognitivo severo que le limite entender la información y otorgar el consentimiento informado, en ausencia de tutor legal.
El cálculo de la muestra indicó que una muestra de 924 individuos era suficiente para estimar, con un intervalo de confianza (IC) del 95% y una precisión de 0,1%, un porcentaje poblacional alrededor del 5% (10). En porcentaje de pérdidas se calculó al 20%.
Se realizó un muestreo consecutivo sobre la agenda del cupo médico durante dos días a la semana seleccionados al azar, los meses impares del año 2018 por un único investigador adiestrado para ello.
Los sujetos con criterios de complejidad y que cumplieran los criterios de selección eran informados del estudio. Si otorgaban el consentimiento a participar se realizaba una valoración geriátrica integral exhaustiva presencial en el CS o en el domicilio, en el caso de que fueran pacientes inmovilizados. Los datos obtenidos se complementaron con la información recogida en Historia de Salud Digital de AP y del hospital de referencia.
Variables y método de medición
La variable de resultado principal fue el porcentaje de pacientes con criterios de PCC del total de personas atendidos en cupo médico de AP.
Las variables secundarias fueron de tipo sociodemográficas (edad, sexo, estado civil, nivel educativo, ocupación), sociofamiliares, clínicas, funcionales, cognitivas, emocionales, calidad de vida y uso de recursos sociosanitarios.
A nivel sociofamiliar se recogieron el número de componentes de la unidad familiar que conviven en el domicilio, presencia o no de ayuda de la ley de dependencia, existencia de cuidador, formal o informal con grado de parentesco. Se administró la EG (13), cuestionario validado para determinar la situación de riesgo sociofamiliar, explorando 5 dimensiones específicas: situación familiar, económica, vivienda, relaciones sociales y apoyo de la red social. Una puntuación menor de 10 indica un bajo riesgo social; entre 10-16 puntos una situación de riego de claudicación sociofamiliar; más de 16 puntos un problema social establecido.
En la evaluación clínica se determinaron la presencia de hábito tabáquico; el cálculo del IMC; las categorías de PPP; la presencia de hipertensión, diabetes, fibrilación auricular; las caídas en el último año; el número de fármacos de prescripción crónica activos.
Para conocer la existencia de riesgo de dependencia se utilizó el cuestionario de Barber (16), de 9 ítems; la obtención de 1 punto o más confirma el riesgo. Para valorar el grado de dependencia se utilizaron los índices de Barthel (IB) (17) y Lawton-Brody (LB) (18). El IB evalúa 10 actividades básicas de la vida diaria, obteniendo una puntuación numérica entre 0 y 100. El índice LB evalúa 8 actividades instrumentales de la vida diaria con una puntuación numérica entre 0 y 8. La evaluación del deterioro cognitivo se realizó mediante el test de Pfeiffer (19) que consta de 10 ítems; se adjudica un punto por cada error.
La valoración emocional se realizó mediante el test de Yesavage (20) de 4 ítems. Una puntuación de dos o más indica que el cuestionario de cribado es positivo para depresión.
La calidad de vida se exploró mediante la encuesta de salud de formato corto de 12 ítems (SF12) (21) y con la pregunta “En general, “¿cómo calificaría usted su salud en los últimos 12 meses” (excelente/ muy buena/ buena/ regular/ mala/ muy mala).
En el uso de recursos sociosanitarios en el último año se revisó: la utilización de los activos comunitarios (tomada como cualitativa dicotómica sí o no), el número de consultas de medicina, enfermería y urgencias de CS, número de consultas de urgencias e ingresos en el ámbito hospitalario (AH).
Análisis estadístico
Se realizó un análisis descriptivo utilizando tablas de frecuencia para las variables categóricas y medidas de tendencia central y de dispersión para las variables cuantitativas (media, desviación estándar (DE) o mediana y rango intercuartílico (RIC)). Se estimó la prevalencia de PCC mostrando la frecuencia absoluta, el porcentaje con el intervalo de confianza al 95%. Las pruebas de contraste de hipótesis se seleccionaron según la naturaleza de las variables: test de chi-cuadrado para comparar variables categóricas, test de Wilcoxon-Mann para las variables ordinales, t de Student para las variables cuantitativas. El análisis estadístico fue realizado mediante el paquete Predictive Analytics SoftWare 18.0, considerándose el dintel de significación estadística p inferior a 0,05.
RESULTADOS
Se incluyeron en el estudio 1739 sujetos. Al eliminar aquellos que hubieran consultado más de una vez, obtuvimos una muestra de 925 sujetos.
El 6,16 % (IC 95% 4,79 a 7,90) (n=57) de los sujetos cumplían criterios de PCC; de estos el 61,4% (n=35) eran mujeres (tabla 2). La mediana de edad fue 77 (RIC 21) sin diferencias por sexo. En la muestra estudiada lo más frecuente fue estar casados (43,9%) seguidos de viudos 25 (49,1%). El 80,7% eran jubilados. El 61,4% no tenían estudios. Las variables sociofamiliares recogidas no mostraron diferencias por sexo salvo la Escala de Gijón. En los pacientes con cuidador, este era principalmente el cónyuge (mujer) quien asumía esta tarea (60% de los casos con cuidador informal); sólo el 8,3% tenía cuidador formal.
Tabla 2: Características sociodemográficas y sociofamiliares de la muestra.
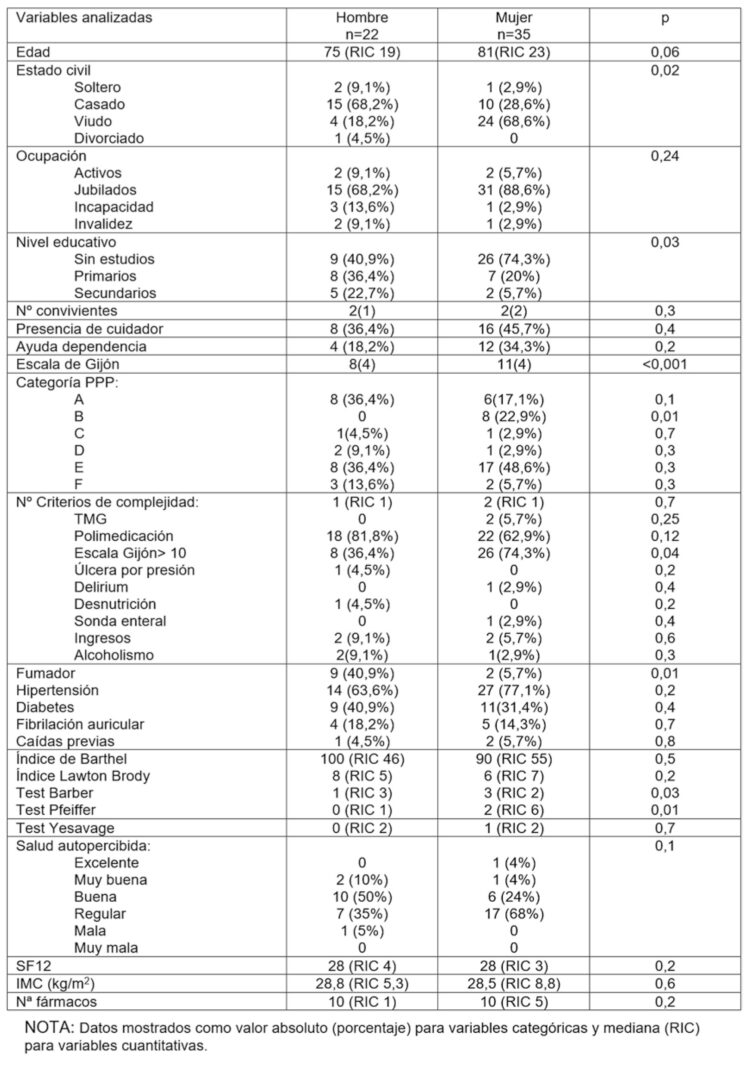
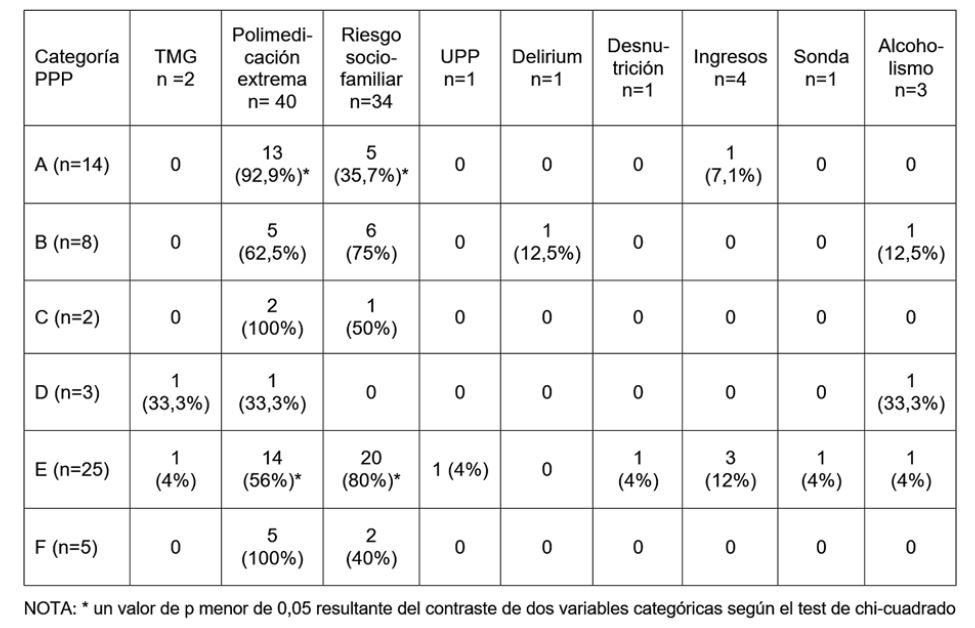
La categoría de PPP más frecuente fue la E seguida de la A. El criterio de complejidad más frecuente fue la polimedicación en un 70,2% de los casos (n=40). La categoría H no estuvo presente en ningún caso.
La presencia de la categoría A y E mostraron asociación estadística con los criterios de complejidad polimedicación extrema y riesgo sociofamiliar (p<0,05) (tabla 3).
Tabla 3: Descriptivo de criterios de complejidad por cada categoría de PPP.
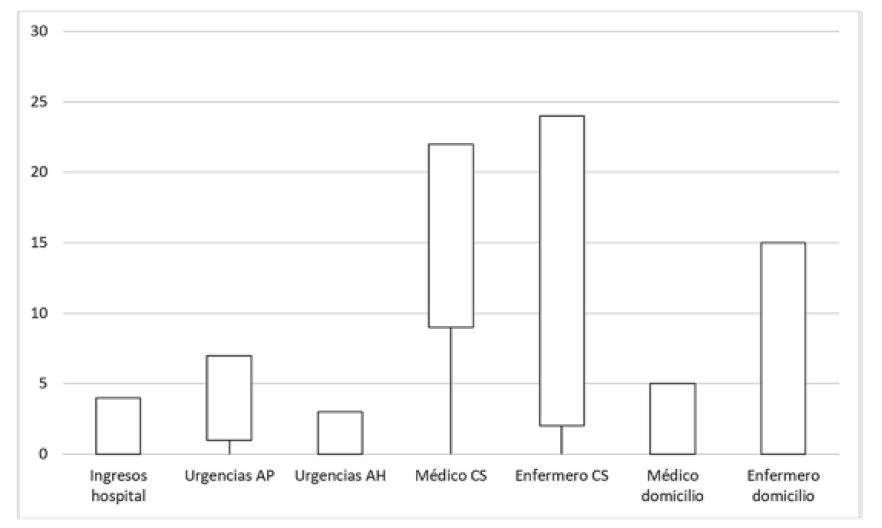
El 19,3% de los PCC estaban incluidos en el programa de Atención Domiciliaria y el 1,8% declararon hacer uso de los activos comunitarios. Los PCC tuvieron una media de número de consultas totales (AP, AH y urgencias) de 15,16 (IC 95% 12,89 a 17,43) (gráfico 1). No se observaron diferencias estadísticamente significativas entre el uso de recursos sociosanitarios y las variables sexo, criterios de PPP, criterio de complejidad, número de fármacos de prescripción crónica, grado de dependencia o calidad de vida (datos no mostrados).
Gráfico 1: Número de consultas por ámbito de atención y profesional médico/enfermero en el año.
DISCUSIÓN
La prevalencia de PCC en la población atendida de una clave médica fue del 6,16%. El perfil del PCC es de una mujer de edad avanzada, con categoría A o E de PPP, con mayor riesgo sociofamiliar y riesgo de dependencia, frente a los hombres incluidos en el estudio. Reconociendo la ausencia de un patrón oro para definir al paciente con complejidad, la prevalencia encontrada es algo superior a las referencias de estudios sobre bases de datos poblacionales, más vulnerables a los errores en los datos de las historias clínicas electrónicas (11, 22).
Los criterios de complejidad más prevalentes fueron la polimedicación y el riesgo sociofamiliar. El hecho de ser la polimedicación uno de ellos, no llama especialmente la atención dado que se está caracterizando a una población mayor con multimorbilidad y la presencia concreta de alguna de las categorías de PPP que implican un manejo farmacológico múltiple. Por ejemplo, los pacientes diagnosticados de cardiopatía isquémica (que cumplen, por tanto, la categoría A), tendrán, al menos, un antiagregante plaquetario, un betabloqueante, un IECA o ARA II, un hipolipemiante y un antianginoso. En un estudio basado en la Encuesta Nacional de Salud española sobre factores relacionados con la polifarmacia en ancianos se apuntaba una asociación positiva con el número de problemas de salud crónicos, la dependencia para las actividades básicas de la vida diaria, el estado de salud percibido o los contactos con el sistema sanitario; y una asociación negativa con los déficits sensoriales y la incontinencia (23).
La polifarmacia supone una mayor complejidad terapéutica al asociarse a un aumento de las interacciones medicamento-medicamento y medicamento enfermedad, reacciones adversas, cascadas terapéuticas o peor adherencia terapéutica (24). Pero además de ser una cuestión cuantitativa, es un cambio cualitativo, ya que la polifarmacia está estrechamente ligada al uso inadecuado de medicamentos, que hace referencia a los tratamientos en los que el riesgo es superior al beneficio clínico potencial esperado, especialmente cuando existen alternativas terapéuticas más seguras o eficaces en ancianos con multimorbilidad (25).
Un 59,6% de la muestra presentó como criterio de complejidad el riesgo sociofamiliar. La dimensión social está incluida en la valoración geriátrica integral y tradicionalmente ha recaído en la figura del trabajador social. Siendo conscientes de que la historia social no está integrada de forma extendida en la historia clínica del paciente de AP, los profesionales sanitarios no pueden ignorar estos aspectos. Es preciso conocer y hacer constar en la historia todos aquellos datos que puedan ser de interés y que tengan repercusión presente o futura sobre el anciano, especialmente en aquellos aspectos relacionados con el hogar y el apoyo familiar y social, elementos necesarios a la hora de organizar el plan de cuidados (26).
El resto de criterios de complejidad explorados, según la definición de referencia tomada, son tan escasamente prevalentes que limita la posibilidad de hacer aseveraciones concluyentes. Llama la atención que uno de los criterios de complejidad sea la existencia en el último año de dos o más ingresos hospitalarios y que este criterio esté presente en un 7% de la muestra. No obstante, es sabido que los elementos que condicionan los ingresos hospitalarios, no relacionados con la morbilidad, se encuentran la accesibilidad al médico de familia y enfermería con un adecuado programa de atención domiciliaria, la formación de los profesionales implicados y la coordinación interprofesional mediante programas de comunicación interniveles, hospitalización domiciliaria o equipos de soporte de cuidados paliativos. Sería deseable considerarlos en investigaciones futuras.
Las limitaciones del presente estudio son: en primer lugar, la ausencia de una definición explícita y extendida de los criterios de complejidad. La definición utilizada en el presente estudio proviene del Proceso Asistencial Integrado de atención al PPP y está basada en el consenso de grupo de expertos. Las primeras referencias sobre este término apuntaban sobre las necesidades de apoyo múltiples, interrelacionados, interconectados y profundos, requiriendo ayuda intensiva desde diferentes vertientes (sanitaria, social y emocional) (27). Otras propuestas sobre las necesidades complejas de salud incluyen entidades como el trastorno mental grave, el consumo de sustancias, el maltrato, la exclusión social por razones étnicas o culturales, personas sin hogar y la discapacidad severa con o sin déficit sensoriales (28). Crónicos complejos han existido siempre. Antes eran etiquetados como difíciles por su manejo clínico, por limitaciones para la comunicación en la entrevista clínica, por condicionamientos del propio profesional (29). En el presente estudio no se ha incluido la medición de la complejidad que le supone al profesional la atención al paciente (30), ni se han utilizado test de cribado específicos (31) que serán considerados para próximos estudios de ámbito multicéntrico.
Por otra parte, detectamos un infrarregistro de aspectos sociales en la historia de salud digital que se ha tratado de minimizar con las entrevistas presenciales con el paciente. El hecho de haber realizado el estudio piloto en un único cupo médico, con valoración presencial por un único observador, contribuye a minimizar la variabilidad de registro de condiciones de salud y sociales.
Los resultados encontrados sólo pueden ser extrapolables a otros entornos donde la AP sea también universal y con criterios de atención centrada en el paciente, accesibilidad, longitudinalidad y coordinación de la atención con otros servicios públicos, como los del ámbito social. La realización del presente estudio a modo de piloto nos ha permitido comprobar que el diseño es adecuado y viable, además nos ha aportado información preliminar sobre la prevalencia de PCC que será de ayuda para la ampliación de la línea de investigación sobre un ámbito multicéntrico, que mejore la validez externa de los resultados y que la muestra permita realizar un análisis multivariante.
En los últimos años se ha visto incrementada la necesidad de que las organizaciones sanitarias cuenten con instrumentos para la identificación de personas con mayor riesgo o vulnerabilidad, así como con necesidades más complejas (32). Se presentan oportunidades de innovación e intervención impulsando la conexión entre las bases de datos de carácter social y sanitaria para romper la brecha existente, especialmente en aquellos con necesidades complejas de salud y que sean elementos a considerar como estratificadores de la población (33).
Conflicto de intereses
Los autores declaran la no existencia de conflicto de interés.
Agradecimientos
El estudio ha sido financiado por la Convocatoria de la Fundación Progreso y Salud. Proyectos de investigación Atención Primaria (Expediente nº 0199/2019).
Bibliografía
- Feinstein AR. The pre-therapeutic classification of co-morbitidity in chronic disease. J Chronic disease.1970; 23:455-68.
- Ford JC, Ford JA. Multimorbidity: will it stand the test of time? Age Ageing.2018;47:6-8. doi: 10.1093/ageing/afx159.
- World Health Organization. The Challenges of a changing world. En: The World Health Report 2008-Primary Health Care (Now more than ever); 2008. [citado 16 marzo de 2022]. Disponible en: https://www.who.int/whr/2008/whr08_en.pdf
- Ollero M, Bernabeu M, Espinosa JM, García R, Morilla JC, Pascual B, et al. Atención a pacientes pluripatológicos: Proceso Asistencial Integrado. 3ª ed. Sevilla: Consejería de Salud de la Junta de Andalucía; 2018.
- Primary Health Care Advisory Group Final Report. Better Outcomes for People with Chronic and Complex Health Conditions. Australia; 2015 [citado 16 marzo de 2022]. Disponible en: https://www.health.gov.au/internet/main/publishing.nsf/Content/76B2BDC12AE54540CA257F72001102B9/$File/Primary-Health-Care-Advisory-Group_Final-Report.pdf
- Selby K, Chabloz YM, Schwarz J, Senn N. The multimorbidity dead end: how we got here and possible ways out. Br J Gen Pract.2020;70:607-8.
- The Taskforce on Multiple Conditions. Just one thing after another”: Living with multiple conditions(The Richmond Group of Charities), A report from the Taskforce on Multiple Conditions. The Richmong Group of Charities; 2018. [citado 16 marzo de 2022]. Disponible en: https://richmondgroupofcharities.org.uk/sites/default/files/final_just_one_thing_after_another_report_-_singles.pdf
- Ministerio de Sanidad, Servicios Sociales e Igualdad del gobierno de España. Estrategia para el Abordaje de la Cronicidad en el Sistema Nacional de Salud [Internet]. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; 2012. [citado 16 marzo de 2022]. Disponible en: https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/ESTRATEGIA_ABORDAJE_CRONICIDAD.pdf
- Schaink AK, Kuluski K, Lyons RF, Fortin M, Jadad AR, Upshur R, et al. A scoping review and thematic classification of patient complexity: offering a unifying framework. J Comorb.2012;2:1-9.
- Generalitat de Catalunya. Departament de Salut. Pla de Salut de Catalunya 2016–2020. [citado 16 marzo de 2022]. Disponible en: https://salutweb.gencat.cat/web/.content/_departament/pla-de-salut/Pla-de-salut-2016-2020/documents/Pla_salut_Catalunya_2016_2020.pdf
- Constante Beitia C, Blay Pueyo C, Martínez-Muñoz M, Schiaffino Rubinat A, Ledesma Castelltort A. Comparing theoretical and real complex chronic populations: cross-sectional study. Int J Integr Care.2016;16: A354.
- Von Elm E, Altman DG, Egger M, Pocock SJ, Gøtzsche PC, Vandenbroucke JP, et al. The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) statement: Guidelines for reporting observational studies. Lancet.2007;370:1453–7.
- Díaz MA, Domínguez O, Toyos G. Resultados de la aplicación de una escala de valoración sociofamiliar en Atención Primaria. Rev Esp Geriatr Gerontol. 1994;239-45.
- National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel and Pan Pacific Pressure Injury Alliance. Prevención y Tratamiento de las úlceras por presión: Guía de consulta rápida. Emily Haesler (Ed.). Cambridge Media: Perth, Australia; 2014.
- Espinosa Almendro JM, Rodríguez Gómez S. Examen de salud para mayores de 65 años. Sevilla: Consejería de Salud; 2017. [citado 16 marzo de 2022]. Disponible en: https://juntadeandalucia.es/export/drupaljda/examen-salud-mayores-65_2017.pdf
- Larizgoitia A, Larizgoitia I. Adaptación en nuestro medio de una encuesta para la detección de ancianos con riesgo de dependencia. Rev Gerontol. 1996; 6:224-31.
- Mahoney FI, Barthel DW. Functional evaluation: The Barthel Index. Md State Med J.1965; 71:61-5.
- Lawton MP, Brody EM. Assessment of older people: self-main-taining, and instrumental activities of daily living. Gerontologist.1969;9:179-86.
- Pfeiffer E. A short portable mental status questionnaire for the assessment of organic brain deficits in elderly patients. J Am Geriatr Soc. 1975; 22:433.
- Martínez de la Iglesia J, Onís Vilches MC, Dueñas Herrero R, Aguado Taberné C, Albert Colomer C, Arias Blanco MC. Abbreviating the brief. Approach to ultra-short versions of the Yesavage questionnaire for the diagnosis of depression. Aten Primaria.2005;35:14-21.
- Ware J Jr, Kosinski M, Keller SD. A 12-Item Short-Form Health Survey: construction of scales and preliminary tests of reliability and validity. Medical Care.1996;34:220-33.
- Hayes S L, Salzberg C A, McCarthy D, Radley D C, Abrams M K, Shah T, et al. High-Need, High-Cost Patients: Who Are They and How Do They Use Health Care? Commonwealth Fund.2016;26:1-14.
- Gutiérrez-Valencia M, Aldaz Herce P, Lacalle-Fabo E, Contreras Escámez B, Cedeno-Veloz B, Martínez-Velilla N. Prevalence of polypharmacy and associated factors in older adults in Spain: Data from the National Health Survey 2017. Med Clin (Barc).2019;153:141-50.
- Wastesson JW, Morin L, Tan ECK, Johnell K. An update on the clinical consequences of polypharmacy in older adults: a narrative review. Expert Opin Drug Saf.2018;17:1185-96.
- Xing XX, Zhu C, Liang HY, Wang K, Chu YQ, Zhao LB, et al. Associations Between Potentially Inappropriate Medications and Adverse Health Outcomes in the Elderly: A Systematic Review and Meta-analysis. Ann Pharmacother.2019;53:1005-19.
- Monaco A, Palmer K, Marengoni A, Maggi S, Hassan TA, Donde S. Integrated care for the management of ageing-related non-communicable diseases: current gaps and future directions. Aging Clin Exp Res. 2020;32:1353-8.
- Rankin JRS. Meeting complex needs: The future of social care. London: Institute for Public Policy Research (IPPR); 2004 [citado 16 marzo de 2022]. Disponible en: https://www.ippr.org/research/publications/meeting-complex-needsthe-future-of-social-care.
- Rosengard A, Laing I, Ridley J, Hunter S. A literature review on multiple and complex needs. Edinburgh: Scottish Government; 2007.
- Manning E, Gagnon M. The complex patient: A concept clarification. Nurs Health Sci. 2017;19:13-21.
- Iglesias FH, Celada CA, Navarro CB, Morales LP, Visus NA, Valverde CC, et al.; SABCOMP group. Complex Care Needs in Multiple Chronic Conditions: Population Prevalence and Characterization in Primary Care. A Study Protocol. Int J Integr Care. 2018;18:16.
- Marcoux V, Chouinard MC, Diadiou F, Dufour I, Hudon C. Screening tools to identify patients with complex health needs at risk of high use of health care services: A scoping review. PLoS One.2017;12:e0188663.
- McGilton KS, Vellani S, Yeung L, Chishtie J, Commisso E, Ploeg J, et al. Identifying and understanding the health and social care needs of older adults with multiple chronic conditions and their caregivers: a scoping review. BMC Geriatr.2018;18:231.
- Czypionka T, Kraus M, Reiss M, Baltaxe E, Roca J, Ruths S, et al. The patient at the centre: evidence from 17 European integrated care programmes for persons with complex needs. BMC Health Serv Res. 2020;20:1102.
Ver y descargar en pdf
